肺炎とは
肺炎とは、肺の中に炎症が起きる病気の総称であり、おもに細菌やウイルスなどの病原体(病気の原因となる微生物)に感染して起こる急性の感染症を指します。
肺炎の症状は、咳や痰(たん)、発熱など一般的な風邪と似ていますが、呼吸困難を伴うなど、より症状が重くなるのが特徴です。基礎疾患のある方や身体の抵抗力が弱い方などは重症化するリスクが高くなり、65歳以上になると肺炎で亡くなる方が増え、現在、肺炎は日本人の死亡原因の第5位*1となっています。
*1令和2年(2020) 人口動態統計月報年計(概数)の概況P.11
肺炎の重症化を防ぐには、早期発見・早期治療が肝心です。体調不良が続き、激しい咳がなかなか治まらない時や、高熱が何日も下がらないような場合には、肺炎の可能性を考え、早めに受診して検査を受けることをおすすめします。
発症のメカニズム
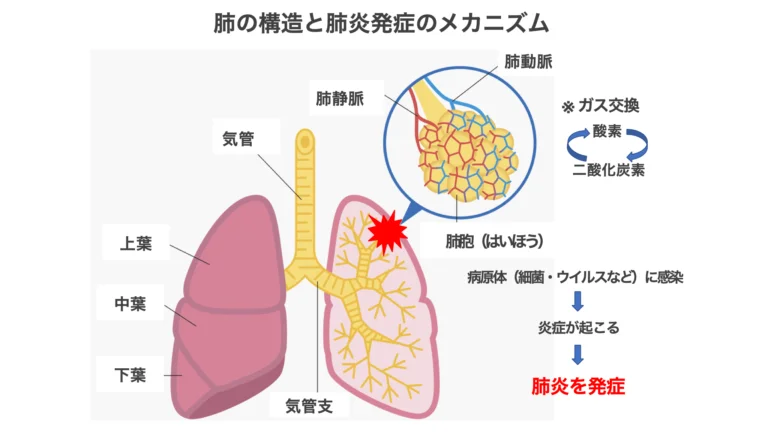
肺は、呼吸を司る器官であり、空気中の酸素を取り込んで、体内の二酸化炭素と入れ替える「ガス交換」の役割をしています。
口や鼻から吸い込んだ酸素は、喉の奥にある気管や気管支を通って肺に送り込まれます。
肺の内部には、ブドウの房のように小さな袋がたくさん付いた「肺胞(はいほう)」という器官があり、肺胞の周りに張り巡らされた毛細血管の中で、酸素と二酸化炭素の入れ替えが行われるしくみになっています。
肺炎は、何らかの原因で肺胞や肺の壁に炎症が起こることで発症します。細菌やウイルスなどの病原体に感染することによって起こる「感染性肺炎」と、それ以外の原因(薬剤、アレルギーなど)で起こる「非感染性肺炎」がありますが、その多くは感染性肺炎です。
通常、口や鼻から病原体が侵入した場合でも喉でブロックされるため、肺にまで炎症が及ぶことはありませんが、風邪などで体調を崩している時や、元々、免疫力が低下している方の場合には、病原体がそのまま喉や気管を通り抜け、肺の中に入り込んでしまうことで炎症が起こります。
院内肺炎と市中肺炎
感染によって起こる肺炎には、「院内肺炎」と「市中肺炎」があります。
- 院内肺炎……何らかの疾患で入院後、48時間以上経過して発症するもの
- 市中肺炎……日常生活を送る上で病原体に感染して発症するもの
院内肺炎は、呼吸器の病気だけでなく、がんやけがなど、別の疾患で入院している場合にも起こることがあります。体力が低下している入院中は、感染のリスクが高い上、重症化しやすいため、高齢者が肺炎で亡くなる大きな要因となっています。
一方、市中肺炎は、自宅などで通常の生活を送っている中で感染する肺炎です。身体の抵抗力の弱い赤ちゃんや高齢者だけでなく、体調不良時には健康な方や若い方であっても発症する可能性がありますが、適切な治療を行うことで完治が期待できます。
肺炎のおもな症状
肺炎を発症すると以下のような症状が現れます。
- 激しい咳
- 痰
- 喉の痛み
- 胸痛
- 喘鳴(ぜんめい:呼吸時にゼーゼー、ヒューヒューと音が鳴る)
- 呼吸困難
- 高熱(38度以上)
- 悪寒
- 食欲不振
- 脱水症状
肺胞に炎症が起きてしまうと、ガス交換が十分できなくなるため、胸の痛みや息苦しさなどの呼吸器の症状が現れます。38度以上の高熱を伴い、重症になると、水分が摂れなくなって脱水を起こしたり、呼吸困難を起こしたりして人工呼吸器が必要になる場合もあります。
ただし、新生児や高齢者では、上記のような特徴的な呼吸器症状が出ないこともあり、生まれたての赤ちゃんの場合、突然高熱を出してショック状態になるケースや、血液中の酸素が不足してチアノーゼ(顔や唇が紫色に変色する)になるケースなどがあります。
また、高齢者の場合、いつもより元気がなく、食欲がない程度で目立った症状が出ないことも多く、発見が遅れてしまい、重篤な状態になるケースがあるため注意が必要です。
肺炎のおもな原因
感染性肺炎を起こす病原体には、以下の4種類があります。必ずしも一つの病原体で起こるとは限らず、ウイルスと細菌など、複数の病原体に感染して起こる場合もあります。
細菌
細菌が体内に入り込むことによって発症するもので、「細菌性肺炎」と言われます。
肺炎を引き起こす原因で最も多いのは「肺炎球菌」です。その他、インフルエンザ菌b型(Hib ※インフルエンザウイルスとは異なる)、黄色ブドウ球菌、緑膿菌などが原因となる場合もあります。細菌性肺炎は発症すると、黄色や緑色の粘りのある痰が出ることが多いのが特徴です。
ウイルス
ウイルスが体内に入り込むことによって発症するもので、「ウイルス性肺炎」と言われます。
肺炎を引き起こすおもなウイルスには、インフルエンザウイルス、コロナウイルス、RSウイルス、アデノウイルスなどがあります。
細菌性肺炎とは違い、膿性の痰はあまり出ず、筋肉痛、頭痛、全身倦怠感が強いのが特徴です。
真菌(カビ)
真菌(カビ)が体内に入り込むことによって発症するもので、「肺真菌症」と言われます。
肺真菌症を引き起こすおもな真菌には、アスペルギルスやクリプトコックスなどがあります。
健康な方が感染することは稀で、ステロイドや免疫抑制剤、抗がん剤といった免疫を抑制する薬を服用している方に多く発症し、発熱やせき、痰、血痰、喀血、体重減少などが見られるのが特徴です。
その他の病原体
細菌やウイルス、真菌以外の病原体(微生物)によって発症するもので、「非定型肺炎」と言われます。おもに、マイコプラズマやクラミジア、レジオネラなどが原因となります。
その中でも多いのが、マイコプラズマによるもので、若い世代の発症が多く発症し、痰が少なく、乾いた咳が続くのが特徴です。他の肺炎に比べ、軽症の場合が多いですが、重症化すると入院が必要となる場合もあります。
肺炎の検査・診断
肺炎の診断には以下のような検査があります。
肺炎の診断には、画像検査や血液検査を行います。これらの検査で肺炎が認められる場合には、病原体を特定するための迅速検査や喀痰(かくたん)検査を行います。
画像検査(レントゲン、CT)
レントゲン検査ではX線を用いて、肺の炎症の有無や炎症が起きている場所などを調べます。 レントゲン検査で肺炎特有のすりガラス状の白い影が認められる場合には、肺炎と診断します。 より詳細な検査が必要な時には、CT検査を行う場合もあります。
血液検査
採血を行い、炎症の程度や、血液中の酸素や二酸化炭素の量などを調べます。
迅速検査
専用の検査キットで、肺炎の原因となる病原体を短時間(20分程度)で特定する検査です。
インフルエンザやマイコプラズマなどは、鼻や喉のぬぐい液(こすり取った液)を採取して行いますが、肺炎球菌やレジオネラの検査では採尿をして行います。
迅速検査は、手軽に行うことができるのが大きなメリットですが、簡易的な検査であるため、その感度(正確性)は若干低くなります。
喀痰(かくたん)検査
採取した痰を培養して数を増やすことで、原因となる細菌を見つけやすくして判定する検査です。
結果が出るまでに数日かかることもありますが、当院では、原因菌の特定や治療効果を見るために積極的に行っています。
※その他、重症度が高く、緊急を要する時は、肺組織の病理検査が必要になる場合もあります。
肺炎のおもな治療
肺炎の治療には、抗菌薬を用いて病原体を抑え込む「原因療法」と、肺炎によって引き起こされるつらい症状を和らげる「対症療法」の二つがあります。
原因療法で使用する抗菌薬は、病原体の種類によって異なるため、検査で病原体を特定し、それぞれに適した薬剤を使用することが重要になります。ただし、ウイルスには抗菌薬の効果がないことから、ウイルス性肺炎の場合には、咳止め(痰を出やすくする薬)や解熱剤などの対症療法を中心に行います。(インフルエンザの場合は抗インフルエンザ薬を使用します。)
| 肺炎の種類 | 原因療法 | 対症療法 |
| 細菌性肺炎 | 抗菌薬の内服または注射 ペニシリン系(サワシリンなど) セフェム系(フロモックスなど) | 咳止め(痰を出やすくする) 解熱剤 |
| ウイルス性肺炎 | なし ※インフルエンザは抗インフルエンザ薬(タミフル、リレンザなど)を使用 | 咳止め(痰を出やすくする) 解熱剤 |
| 非定型肺炎 | 抗菌薬の内服または注射 マクロライド系(ジスロマックなど) ニューキノロン系(クラビットなど) テトラサイクリン系(ミノマイシンなど) | 咳止め(痰を出やすくする) 解熱剤 |
※なお、肺炎のはっきりした診断ができない場合や、病原体の特定に時間がかかる場合では、症状の悪化を防ぐため、症状から原因を推測し、先行して薬剤治療を開始する場合もあります。
入院が必要となる場合
基礎疾患がなく、症状が軽い方は、通院治療が可能ですが、重症化のリスクが高い高齢者や小さなお子さんなどは、入院して脱水予防の点滴や抗生物質の点滴、酸素の吸入などを行う必要があります。
肺炎の治療はできるだけ早く始めることが重要になるため、当院では、入院が必要かどうかの判断を素早く行い、入院が必要な場合には速やかに連携医療機関への紹介を行います。
≪重症度判定の目安≫
- 高齢である(男性70歳、女性75歳以上)
- 脱水症状がある
- 体内の酸素の数値が低い
- 意識障害がある
- 血圧が低い(収縮期血圧90㎜Hg以下)
| 該当数 | 重症度 | 治療 |
| なし | 軽症 | 通院治療が可能 |
| 1~2 | 中等症 | 容体に応じて外来または入院を選択 |
| 3 | 重症 | |
| 4~5 | 超重症 | 入院治療が必要 容体に応じ、ICU(集中治療室)での治療が必要 ※ショック症状があれば1項目でも超重症と判定 |
肺炎の予防
感染症予防の徹底
肺炎は、「飛沫感染(病原体を空気と一緒に吸い込む)」もしくは「接触感染(手などで触った物を介して体内に入る)」によって感染します。体内に病原体を入れないためにも、外出時には、マスクを着用し、外出から戻った時には手洗い・うがいを徹底しましょう。
規則正しい生活
肺炎は、風邪などのちょっとした体調の悪化をきっかけに発症することが多いため、普段から身体の抵抗力を落とさないよう、バランスの良い食事や適度な運動、十分な睡眠などを心がけ、規則正しい生活を送りましょう。また、呼吸器や心臓など、基礎疾患をお持ちの方は、体調を崩さないためにも適切な治療を継続し、症状のコントロールを行うことが大切です。
禁煙
タバコの煙には、ニコチンなどの有害物質が多量に含まれており、気管支や肺胞を傷付けて炎症を起こしたり、免疫機能を低下させたりするなど、さまざまなダメージを与えることが分かっています。喫煙は、特別な基礎疾患がなくても肺炎を引き起こす原因となるほか、タバコを吸わない人に比べ、重症化のリスクが高くなりますので、できるだけ早く禁煙をしましょう。
予防接種
細菌性肺炎の中でも多くを占める「肺炎球菌」には、予防のためのワクチン(当院では高齢者が対象)があります。
高齢者への接種(※65歳以上)
65歳以上の高齢者の方は、肺炎球菌ワクチンの定期接種(公費)が認められています。
高齢者の定期接種に使用する「ニューモバックスNP(PPSV23)」は、特に発症数が多く、重篤な症状を引き起こす23種類の型を予防し、高齢者の肺炎のリスクを大幅に低くすることが可能です。該当する方は対象期間内に忘れずに接種を受けましょう。(※一定の条件に該当する方は60歳以上での接種も可能です。)
また、定期接種にはなっていませんが、肺炎球菌罹患リスクの高い方は任意(自費)でプレベナー13の接種を行うことも可能です。
プレベナー13は、ニューモバックスNPに比べ対応する型は少ないものの、免疫の持続効果が長いのが特徴です。プレベナー13とニューモバックスNPは併用することで肺炎の予防効果が高まることから、糖尿病やガンといった基礎疾患のある方やリスクの高い方には2種類のワクチンを組み合わせて接種することをおすすめしております。
患者さんの年齢もしくは過去の接種歴にもよりますが、当院では最も高い効果が期待できる「プレベナー13を接種、1年後にニューモバックスNPを接種」という方法での接種を推奨しております。
※その他、冬季に流行するインフルエンザも発症すると、気道の粘膜が荒れ、細菌などの病原体が侵入しやすい状態になることから、流行前にインフルエンザのワクチン接種を行っておくことも、肺炎の発症予防には効果的です。
よくある質問
感染以外で起こる肺炎にはどのようなものがありますか?
高齢者に多く見られる肺炎に「誤嚥(ごえん)性肺炎」があります。 ものを飲み込む力(嚥下機能)が低下した高齢者や、寝たきりの方などは、「誤嚥(唾液や食物、胃液などが誤って気管に入る)」を起こしやすく、この時に細菌も一緒に飲み込んでしまうことで肺に炎症を起こします。
高齢者や寝たきりの方などは、口の中の衛生状態を保つことが難しく、細菌が増殖しやすい環境になっていることが大きな要因であり、誤嚥しやすい方は繰り返し肺炎に罹ることがあるため、日頃から口腔ケアをしっかり行うことが大切です。
その他、肺炎には、たばこや、カビ、化学物質などのアレルギーが原因で起こる「過敏性肺炎」や、治療のために使用した薬剤(抗菌薬など)の副作用が原因で起こる「薬剤性肺炎」などがありますが、感染性の肺炎とは治療法が異なります。
肺炎球菌ワクチンは、1回受ければ良い?再接種は必要ですか?
高齢者の肺炎球菌ワクチンの定期接種は1回となっていますが、ワクチンの予防効果は、時間の経過と共に低下しますので、基礎疾患があるなど感染リスクの高い方は、5年ごとに継続して接種を受けることが推奨されています。ただし、5年以内に再接種を行うと注射した部位の痛みが強く出ることがあるため、初回接種から必ず5年以上間隔をあけるようにしましょう。
また、小児の肺炎球菌ワクチンの定期接種は、生後2か月以降に開始し、27日以上の間隔をおいて3回、追加で1回(計4回)の接種が必要です。接種の時期を逃さないようにワクチン接種のスケジュールを確認しておきましょう。











